Inloggen met DigiD
U kunt eenvoudig inloggen in MijnOLVG met DigiD. U kunt de MijnOLVG-app downloaden in de App Store of Google Play Store.
 Onderstaande informatie is afkomstig van Thuisarts.nl
Onderstaande informatie is afkomstig van Thuisarts.nl
Een triggervinger is een vinger (of duim) die u niet goed meer kunt buigen of strekken. Als het erger wordt, kan de vinger krom blijven staan.
U kunt uw vingers buigen met de spieren aan de binnenkant van uw onderarm (de buigspieren).
Van deze spieren lopen pezen naar de vingertoppen. Deze pezen worden door bandjes op hun plaats gehouden.
Als de buigspieren samentrekken, trekken ze aan de pezen en die trekken uw vingers krom. Dit gaat soepel doordat de pezen door een soort kokertjes met glijmiddel bewegen. Zo'n kokertje heet een peesschede.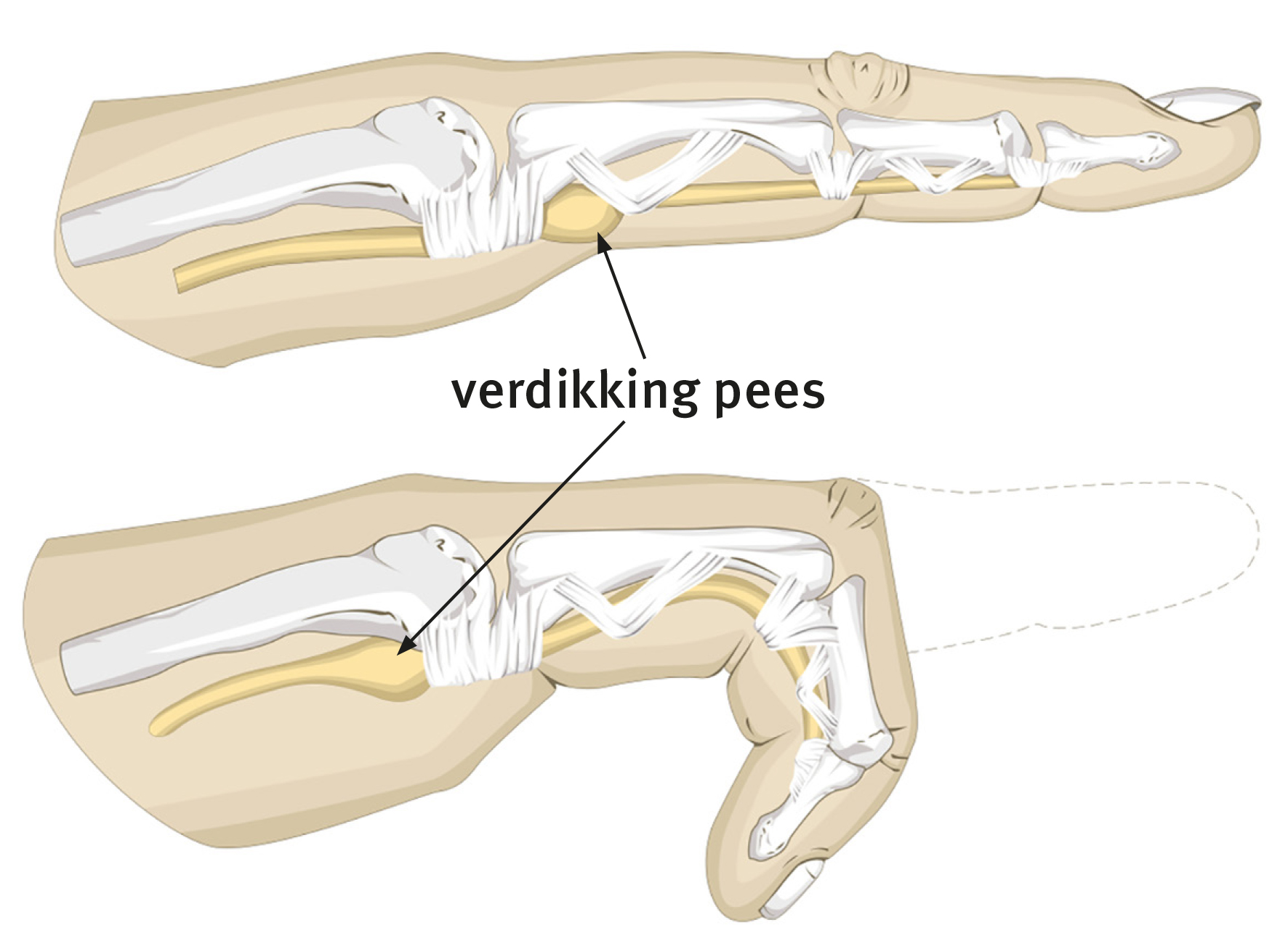
Bij een triggervinger blijft de pees vastzitten in de peesschede. Of deze blijft haken achter de bandjes die de pees op zijn plek houden. Daardoor blijft de vinger vastzitten bij buigen of strekken.
Door kracht te zetten kan de pees soms toch opeens losspringen. De vinger kan dan opeens tóch verder buigen of strekken. Vandaar de naam hokkende vinger, triggervinger of springvinger.
Het is moeilijk om uw vinger te buigen en strekken. Buigen doet pijn of voelt vervelend.
Met kracht kunt u de vinger nog wel een stukje verder krijgen. Daardoor gaat het buigen of strekken vaak in schokken. Soms lukt dit alleen door met uw andere hand te helpen.
Aan de binnenkant van uw hand kan een bobbeltje ontstaan. Het kan heen en weer schuiven als u uw vinger buigt of strekt. Het kan pijn doen als u op het bobbeltje drukt.
Soms blijft de vinger krom staan.
Meestal zit het in de ringvinger, de duim of de middelvinger. In de hand die u het meest gebruikt, komt het vaker voor.
Meestal zit het maar in 1 vinger, maar soms zit het in meer vingers.
Een triggervinger ontstaat door irritatie van de peesschede. De oorzaak van de irritatie is niet bekend.
De peesschede wordt dikker of stugger. De ruimte in de peesschede wordt daardoor nauwer.
De pees kan dikker worden. Er kunnen ook knobbeltjes op de pees komen.
Daardoor kan de pees minder goed door de peesschede heen en weer bewegen.
Een triggervinger komt vaker voor bij:
Bij een triggervinger kunt u alleen afwachten of de klachten vanzelf weggaan.
U kunt zelf niets doen waardoor het sneller over gaat.
Het dragen van een (nacht)spalk raden artsen niet aan, omdat er geen bewijs is dat het helpt.
Als u veel klachten heeft, kan een prik met een ontstekingsremmer (corticosteroïd) soms helpen. De huisarts spuit het medicijn in de peesschede. De klachten kunnen hierdoor minder worden of verdwijnen. Bij ongeveer 6 van de 10 mensen verdwijnen de klachten na de prik.
Deze behandeling heeft ook nadelen:
Bespreek het met uw huisarts als u deze behandeling wilt proberen.
De klachten kunnen vanzelf verdwijnen. Bij ongeveer 1 op de 3 mensen met een triggervinger gaat het vanzelf over.
Als een triggervinger lang blijft bestaan, is er kans dat uw vinger krom gaat staan.
We hebben deze informatie gemaakt met
 De informatie die hierboven staat komt van Thuisarts.nl en is 23 feb 2021 nog aangepast.
De informatie die hierboven staat komt van Thuisarts.nl en is 23 feb 2021 nog aangepast.
Soms kan de huisarts u naar de plastisch chirurg in OLVG verwijzen.
Er zijn verschillende mogelijkheden om een triggervinger te behandelen zoals
De plastisch chirurg bespreekt de mogelijkheden met u.
| Rookt u? Voor uw herstel is het beter om te stoppen met roken rond de operatie. Als u niet rookt heeft u minder kans op complicaties zoals een ontsteking. Stop als het kan 6 weken voor uw operatie met roken. Rook niet tot minstens 6 weken na de operatie. Kijk voor meer informatie op de webpagina: Roken en een operatie. |
Opleiden zorgverleners in OLVGOLVG biedt kansen aan de zorgverleners van de toekomst. Nieuwe zorgverleners zijn hard nodig. Uitstel van uw operatie of behandelingHeel soms gebeurt het dat uw operatie of uw behandeling niet kan doorgaan. |
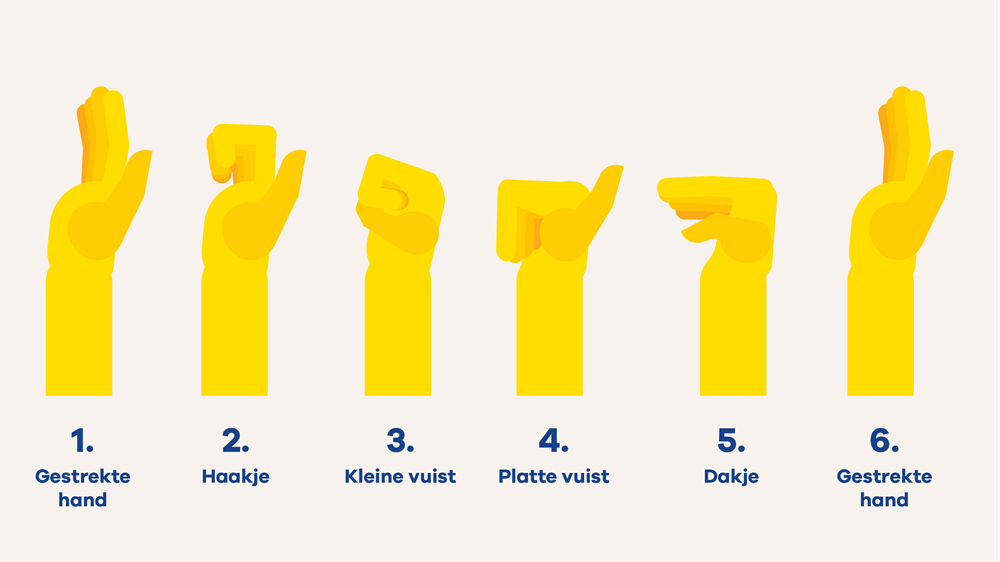
Oefening: Beweeg uw hand zoals op het plaatje is te zien van een gestrekte hand naar een vuist en weer terug. Let op dat u geen kracht zet. Als het nodig is, kunt u de vinger helpen te buigen met uw andere hand.
Na 2 weken verwijdert de plastisch chirurg de hechtingen.
De huisarts kan ook de hechtingen verwijderen. U heeft dan nog een telefonische afspraak met de plastisch chirurg.
Iedere operatie heeft risico’s. Bij deze operatie bestaat een kleine kans op een ontsteking. De plek van de operatie kan na de behandeling blauw kleuren en wat dikker worden. Dit trekt meestal binnen een paar weken vanzelf weg.
Bel meteen met de afdeling Plastische Chirurgie als u 1 of meer van deze klachten heeft:
Heeft u na het lezen van deze informatie nog vragen? Stel uw vraag aan de polikliniek via MijnOLVG. Op werkdagen kunt u ook bellen.
Polikliniek Plastische Chirurgie, locatie Oost, P4
020 510 86 70 (op werkdagen van 08.15 tot 16.15 uur)
Als de polikliniek niet bereikbaar is, belt u met klachten die echt niet kunnen wachten naar verpleegafdeling B5.
Verpleegafdeling Plastische Chirurgie, locatie Oost, B5
020 599 25 03 (dag en nacht bereikbaar)
Is de situatie levensbedreigend, bel dan 112.
Een deel van de informatie op deze pagina komt van Thuisarts.nl. Thuisarts.nl wordt gemaakt door het Nederlands Huisartsen Genootschap. De Federatie Medisch Specialisten, Patiëntenfederatie Nederland en Akwa GGZ werken mee aan Thuisarts.nl.